|
<解説記事ダウンロード>
<概要>
原子力災害時の緊急医療活動としては、放射線被ばくや放射性物質汚染の速やかな処置に加えて放射線障害に対する不安・危惧の解消を考えることが必要である。 このため緊急時には、現地災害対策本部の下に設けられるスクリーニングや診断除染チームが被災住民に対して放射性物質汚染状況の検査や応急の処置を行い、さらに精密な検査や治療が必要な場合には、初期及び二次被ばく専門医療機関に移送して適切な処置をすることが定められている。 さらに、放射性ヨウ素の吸入に伴う内部被ばくの防護に備えて、ヨウ素剤を配布する体制も整備されている。 ここではJCO事故、東京電力(株)福島第一原子力発電所事故の対応についてもふれる。 <更新年月> 2014年11月
<本文>
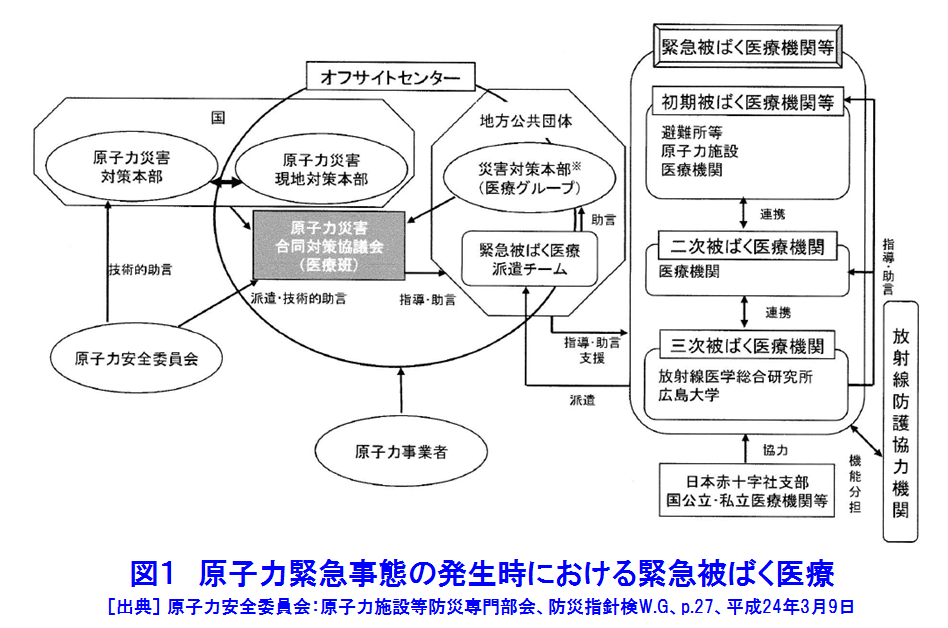
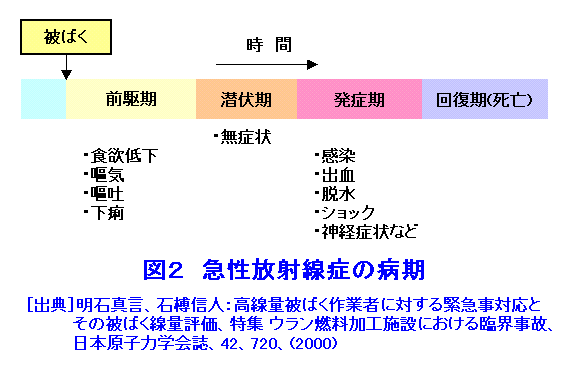
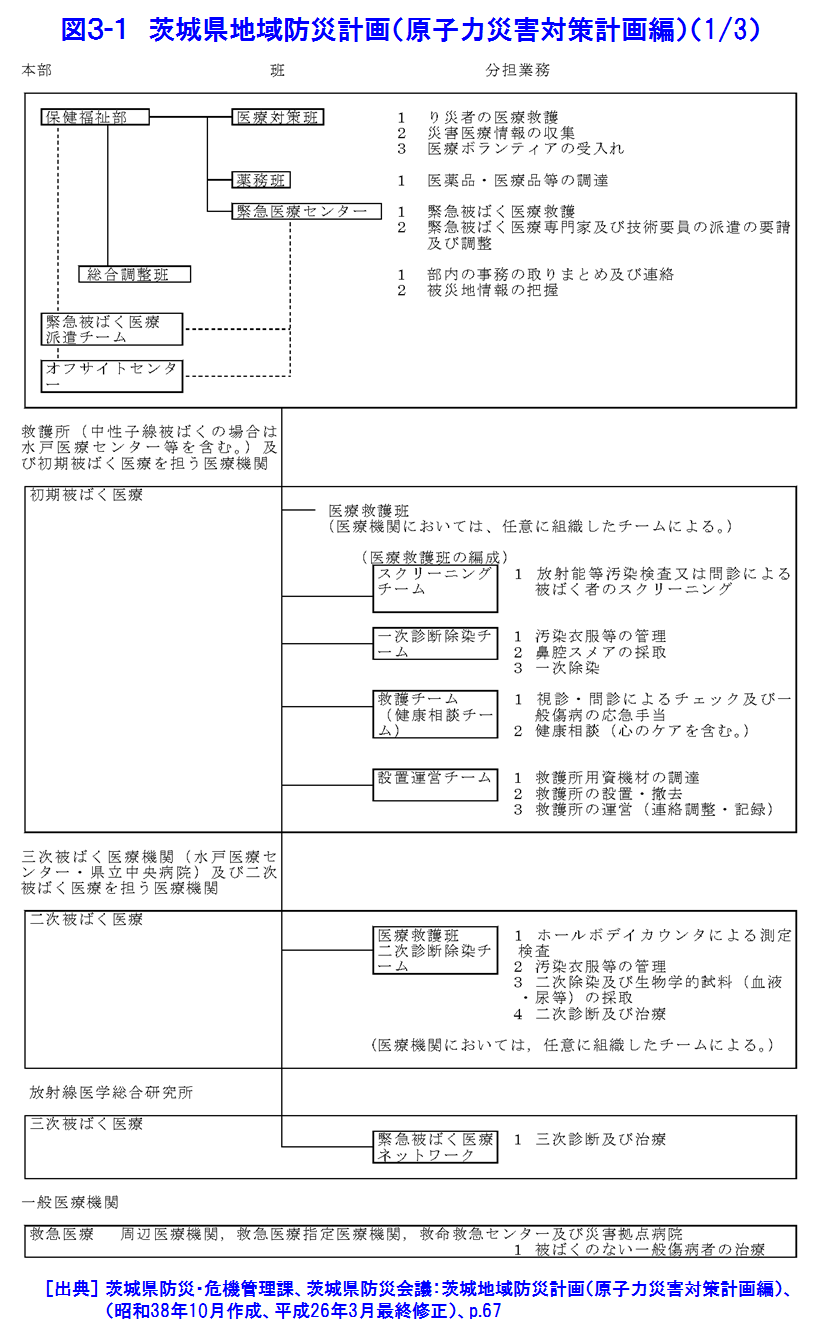
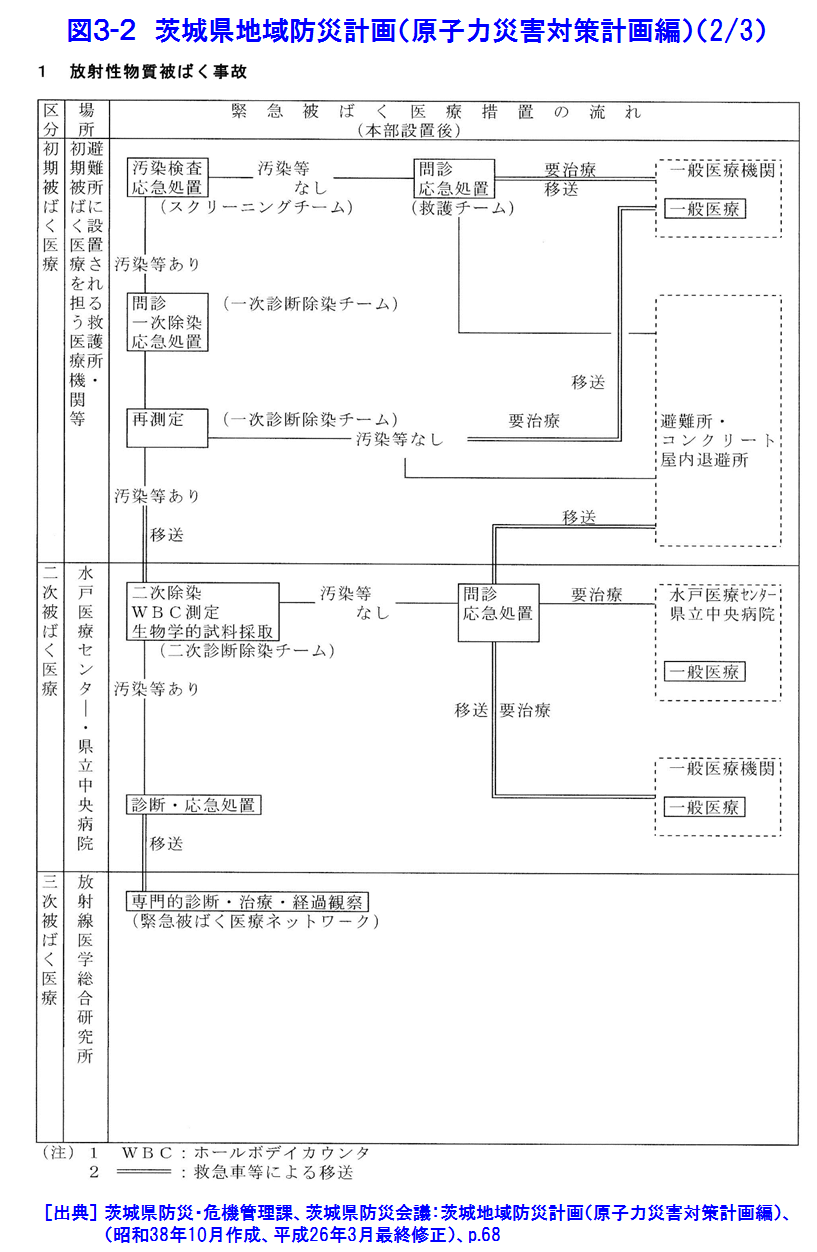
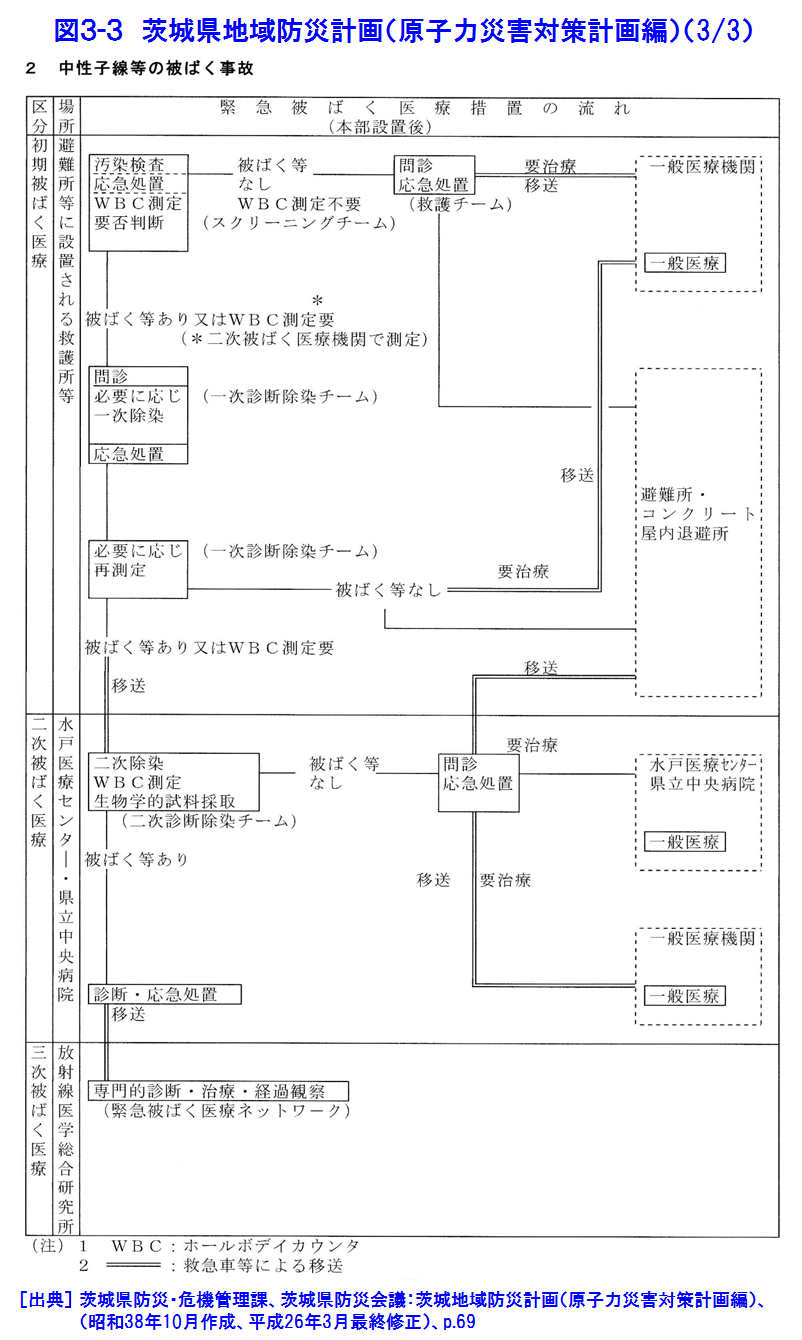
1.緊急被ばく医療の考え方 わが国の緊急被ばく医療体制の在り方を規定している主要なものは3つある。旧原子力安全委員会「原子力施設等の防災対策について」(防災指針、昭和55年6月施行、平成15年7月改訂)と中央防災会議「防災基本計画」(平成24年9月修正)、さらに「原子力災害対策特別措置法」(平成12年6月施行)である。また、平成13年6月(平成20年10月一部改訂)には原子力安全委員会の原子力発電所等周辺防災対策専門部会が「緊急被ばく医療のあり方について」を著し、防災指針の緊急被ばく医療に関する主旨をより具体的に示している。これによると、わが国の緊急被ばく医療施設を3段階、初期医療施設、二次医療施設、三次医療施設にわけ、(独)放射線医学総合研究所(放医研)を第3次医療施設の中心的機関としている。具体的には、放医研が東の地域の三次被ばく医療施設に、広島大学が西の地域の三次被ばく医療施設に指定され、放医研が全体をまとめることとなった(図1)。 緊急被ばく医療の基本概念は、「いつでも、どこでも、誰でも最善の医療が受けられる」という救急医療の原則であり、医療の点では、原子力施設の緊急時のみならず、被ばく患者が発生した場合にも対応できる体制を構築することも必要である。平成13年の指針の改訂で注目される点は、「緊急時医療行為の観点からは、周辺住民も原子力事業所の従業員も基本的には同様であることに配慮する必要がある」としたことである。防災指針と防災基本計画では、「(国は)必要に応じ、独立行政法人放射線医学総合研究所、独立行政法人国立病院機構、国立大学付属病院等の医療関係者等からなる緊急被ばく医療派遣チームを現地に派遣するものとし、(このチームは)自らもこれに協力して医療活動を行う」と、明記している。 防災基本計画は、「放射線医学総合研究所は、外部医療機関との緊急時被ばく医療に関するネットワークを構築し・・・(中略)・・・平常時から緊急被ばく医療体制の充実を図るものとする。」としている。そこで放医研は、高度医療専門施設の医師等からなる「放医研緊急被ばく医療ネットワーク会議」を組織し、染色体ネットワーク会議、物理学的線量評価ネットワーク会議、地域緊急被ばく医療連携協議会とともに、放射線事故が起こった際に総合的治療が行えるように準備されている。放医研では、被ばく線量の推定、核種同定等を行い、予想される放射線障害に対しての治療の決定を行い、幹細胞移植など高度で専門的な治療が必要な場合には、ネットワーク会議を通じて専門医療機関での治療を依頼する。また、必要に応じて医師の派遣を要請する。 東京電力福島第一原子力発電所事故の対応を通じて、緊急被ばく医療の対応体制について検討の結果、いくつかの課題が見出された。初期被ばく医療機関、二次被ばく医療機関はその機能を満足に果たすことができなかった。また、三次被ばく医療機関については、東西2ブロック体制を敷いていたが、結果として両ブロックの三次医療機関とも現地に入って活動することとなった。また、被ばく医療機関だけでなく、厚生労働省の依頼により人道見地からDMAT(災害時派遣医療チーム、Disaster Medical Assistance Team)やその他の医療関係機関も緊急被ばく医療への対応を取っている。 2.放射線被ばく患者の治療 放射線による障害は高線量であっても前駆症状以外の皮膚、骨髄、消化管障害等はすぐに現れないため、できるだけ早く大まかな被ばく線量を推定し、予想される障害に対して障害の低減化をはかるとともに総合的対策を講じることが重要である。即ち白血球や血小板数が低値になる前に、治療方針を決めなくてはならない。一方では、被ばく線量と被ばくの性質について(外部被ばくのみなのか、内部被ばくや汚染を伴うのか)、さらに、汚染核種等を明らかにすることも不可欠である。このように放射線による被ばく事故では、被ばくの形態や放射性核種による汚染を明らかにすること、また、被ばく線量の推定を行い、これに加えて臨床所見及び過去の放射線事故の症例についての情報をあわせて、総合的な評価を行い、今後の病態を予測するとともに治療方針を立てることが必要である。放射線による障害は一臓器にとどまらない複合障害である一方、放射線障害に特有な治療はなく、高度で専門的な治療を必要とする。このように放射線安全管理・防護の専門家たちによるバックアップはきわめて重要であり、被ばく患者の治療においては不可欠な機能である。 3.急性放射線症 被ばく後数時間から数週間に起こる臨床症状の総称を急性放射線症(ARS:Acute radiation syndrome)といい、その病態は多くの組織や臓器の複合障害と位置づけられている。一般に急性放射線症は、約1Svの線量を全身に被ばくすると起きるとされている。その病態は、大きく分けて被ばく線量に依存して現れてくる臨床症状から血液・骨髄障害(Hematologic injury)、消化管障害(Gastrointestinal injury)、循環器障害(Cardiovascular injury)、中枢神経障害(Central nerve system injury)の4つに分けられる。また、急性放射線症は時間的経過から前駆期(Prodromal phase)、潜伏期(Latent phase)、発症期(Critical or Manifestation phase)、回復期もしくは死亡(Recovery phase or Death)に分けられる(図2)。 前駆期は被ばく後数時間以内に現れ、食欲低下・悪心・嘔吐・下痢が主な症状で、およそ1Sv以上で現れることが多い。これらの症状は線量が高いほど現れるまでの時間が短く重症である。またこの症状が、大まかな被ばく線量推定にも役立つことが多い。即ち、1から2Svでは、嘔気は10から50%の被ばく者に2時間から数時間後に現れるが、4Svを超えるとほぼ全員に現れ、6Sv以上では30分以内に現れる(表1)。前駆症状ではこのほかにも、頭痛、意識障害、体温の上昇等が見られる(表1)。また、皮膚においても発赤を除いていわゆる放射線熱傷が出てくるには時間がかかる。また、この前駆期には、0.5Svを超えると放射線に感受性が高い末梢血中のリンパ球の減少が現れ、免疫機能も48時間以内に機能低下が見られる。末梢血染色体異常もこの時期から現れる。この前駆期を過ぎると、一時的に前駆期の症状が消え無症状な時期に入る。前駆期に見られることが多い皮膚の発赤や紅斑も消失する。この潜伏期間は線量に依存し8Svを超えるとほとんどないが、1から2Svでは数週間あることもある。このあと、多彩な症状が現れる発症期にはいる。この時期に、典型的な症状があらわれる。その後、治療が成功すれば回復期に入るが、線量が高いと死亡する。また、高線量であっても、爆発、化学薬品の吸入などを伴わない純粋の被ばくでは世界的にみても即死の報告はない。 4.放射性ヨウ素による甲状腺被ばく 環境中に放出された放射性ヨウ素が、吸入等により体内に取り込まれた場合、内部被ばくにより甲状腺の悪性腫瘍の発生リスクが増加したり、高線量の場合正常な機能に影響を及ぼすおそれがある。このような場合に備え、ヨウ素剤を配布する準備がなされている。服用については災害対策本部が判断し指示する。平成25年6月5日に原子力災害対策指針が改訂され、事前配布等を含む安定ヨウ素剤の配布・服用の基本的な考え方が新たに示され、原子力規制庁から安定ヨウ素剤の配布・服用に係る具体的な方策を明らかにするための解説書が公示されている。 5.緊急時の医療体制 緊急被ばく医療の特殊性は、放射線の検出に特殊な技術・装置が必要であるために放射線防護・管理の専門家の協力が不可欠であること、様々な法的な問題や通報体制があり医療サイドだけでは判断できないこと、汚染などがある場合は一般の医療機関では受入が必ずしもスムーズにいかないこと、健康影響がすぐには出ないことなどがある。安全性の研究は飛躍的に進んでいる一方で、万が一の時を想定し、円滑な医療、速やかな健康影響への評価ができるシステムを原子力災害対策の柱の一つに据えることが望まれている。 原子力災害時の体制については、図1のような基本的な体制が示されている。これを受けて原子力施設所在の地元道府県では、地域の実情に合わせた原子力防災計画のなかで、緊急医療体制が整備されている。一例として茨城県の場合の原子力防災計画を図3-1、図3-2及び図3-3に示す。 6.JCO事故の場合 6.1 事故の経過 1999年9月30日10時35分頃、茨城県東海村核燃料製造工場で臨界事故が発生した。2名の作業員(A及びB)が二酸化ウラン硝酸溶液を直接沈殿槽へ注入中に青い光が発生、同時にエリアモニターのアラームが鳴り出した。この事故で、壁を隔てた廊下の机にいた他1名(C)を含めて3名の作業員が高線量の放射線(中性子及びγ線)に被ばくした。Aは直後から嘔吐、下痢を発症、Bも一時間以内に嘔吐を始めた。最初に患者が運ばれた国立水戸病院で(現在の(独)国立病院機構水戸医療センター)の血液検査から高線量被ばくである可能性が、また、患者の体表面サーベイから放射性核種による汚染が疑われたため、放医研に転送された。放医研では、臨床症状、吐物・血液中のNa-24、リンパ球数、染色体分析から被ばく線量の推定を行った。その結果、Aは24.5Gy equivalent to γ-ray(GyEq)、Bは8.3GyEq、Cは3.0GyEqであり、この結果に基づいて治療方針が決められた。A及びBについては造血幹細胞移植が必要であるとの結論に至り、Aは東京大学医学部付属病院で末梢血幹細胞移植を、Bは東京大学医科学研究所付属病院で臍帯血幹細胞移植をそれぞれ受けた。しかしながら、Aは広範な皮膚障害と消化管障害を含む多臓器不全のため、被ばく後83日目に、またBも211日目に死亡した。Cは放医研の無菌室で治療を受け、その後退院している。 6.2 事故時の対応 東海村消防本部から直接連絡を受けた放医研では、患者の症状等を考慮し国立水戸病院への搬送を指示した。同病院では事故に関して十分な情報もないまま患者を受け入れ、上述したように汚染と高線量被ばくの可能性のため放医研への転送となった。放医研も事故に関する情報が得られなかったため、放射能汚染の可能性を想定し、緊急被ばく医療棟の機器及び装置の点検、排水・空調の運転確認を行い、患者受入準備を行った。茨城県防災ヘリコプターで3名の患者が千葉市消防本部のヘリポート到着した際には、放医研放射線安全課員が患者のサーベイを行い、GMサーベイメータは最大12,000cpmを示した。一方では救急隊員にポケット線量計を携行させ、患者3名、国立水戸病院医師1名、放射線安全課員1名と共に救急車にて放医研へと向かったが、2名の放射線安全課員はヘリコプターとその操縦員の汚染検査のためヘリポートに残った。患者搬送中1名の患者が嘔吐したため、吐物をビニール袋にて保管した。放医研到着後、GMサーベイメーターからは患者の上半身から最大26,000cpmを検出したが、患者を包んでいた毛布等の汚染は低レベルであり、α線の体表面検査はバックグランドレベルを示したことから体表面汚染の可能性は低く、患者の状態の安定化を優先し、一般病棟へ入院させた。一方、放射線計測・測定グループはGe検出器により患者の携帯電話からNa-24、Mn-56、Au-198を検出したため、保管していた救急車内で吐物を調べたところNa-24、K-42のピークを認め、中性子被ばくであることを確認した。 7.福島第一原子力発電所事故の場合(放医研の協力) 2011年(平成23年)3月11日午後2時46分三陸沖を震源として発生したマグ二チュード9.0、最大震度7の巨大地震(東日本大震災)により生じた津波は、東京電力福島第一原子力発電所を襲い、原子力の冷却系に大きな障害を生じた。この結果原子炉の温度と圧力が上昇し、大量の放射性物質が環境中に放出された。放医研は、この事故からおよそ17時間後には、東電福島第一原発から5km離れた双葉郡大熊町にあるオフサイトセンターに緊急被ばく医療チームを派遣し、住民はもとより緊急作業者の汚染検査、除染を行っている。また、約20km離れた双葉郡楢葉町にある事故対応の前線基地Jビレッジには、放射線防護や計測の専門家を送り、原子炉の緊急冷却作業に当たる消防、警察、自衛隊等の放射線防護や、負傷者の除染指導に当たっている。 緊急被ばく医療体制の運用では、今後の事態の進展に備えて、原子力災害現地対策本部と連携し、仮に高線量の被ばく者が発生した場合においても適切な治療を行うため、放医研が中核となり、49大学、66大学病院と連携して対応する体制を確保している。原子力規制委員会は2012年12月25日、原子力発電所事故で放出される放射性ヨウ素による被ばくを防ぐ「安定ヨウ素剤」について、原発から主に半径5キロ圏の家庭に事前配布する方針を決め、服用のタイミングは規制委員会が判断し、原子力災害対策本部を通じて各自治体に伝えるとしている。 福島県民の健康管理調査では、福島県が主体となって平成23年5月から開始された「県民健康管理調査」に放医研は協力している。具体的には、被災地域住民の外部被ばく線量の評価のためのシステムを開発・運用するとともに、浪江町、飯舘村、川俣町山木屋地区等の174名の住民に、体表面の汚染検査、甲状腺モニタ及びホールボディカウンタによる計測、尿中のバイオアッセイなどを実施している。 (前回更新:2004年12月) <図/表> 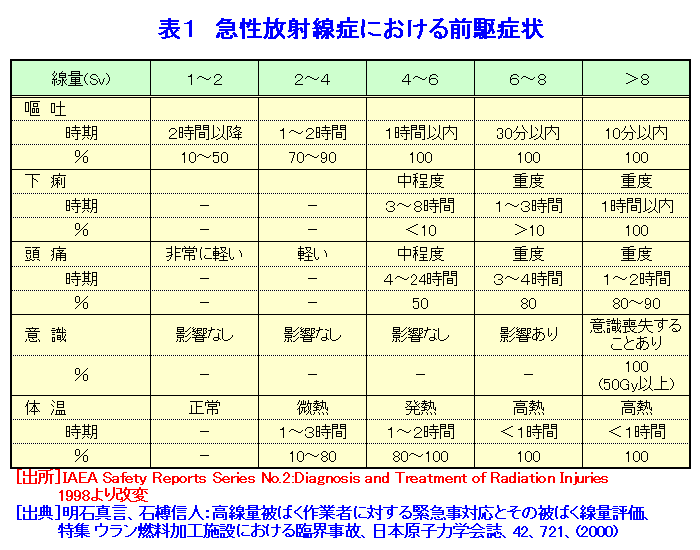
<関連タイトル> JCOウラン加工工場臨界被ばく事故の概要 (04-10-02-03) 日本の原子力防災対策の概要−考え方と体制 (10-06-01-01) 原子力防災対策のための国および地方公共団体の活動 (10-06-01-04) 原子力防災のための訓練 (10-06-01-08) <参考文献> (1)内閣総理大臣官房原子力安全室(監修):改訂10版 原子力安全委員会 安全審査指針集、大成出版(2000年11月) (2)IAEA/WHO Safety Series No.2. Diagnosis and Treatment of Radiation Injuries(1998) (3)(独)放射線医学総合研究所:東海村ウラン加工工場臨界事故に関する放医研報告書、NIRS-M-143、放射線医学総合研究所(2001年1月) (4)明石真言、石榑信人:高線量被ばく作業者に対する緊急事対応とその被ばく線量評価、特集 ウラン燃料加工施設における臨界事故、日本原子力学会誌、42、725、(2000) (5)明石真言:高線量被ばくと臨界事故被ばく患者の治療、がんの臨床、47、55、(2001) (6)藤元憲三(編):ウラン加工工場臨界事故に対する環境測定・線量測定、放医研環境セミナーシリーズ No.28,NIRS-M-150,放射能医学総合研究所(2001年11月) (7)放医研ホームページ:緊急被ばく医療研究センター、防災基本計画、第10編原子力災害編 (8)茨城県防災会議:茨城県地域防災計画(原子力災害対策計画編)平成26年3月最終修正
|

