|
<解説記事ダウンロード>
<概要>
がん(癌、ガン)治療の目的は、患者の正常組織への障害を最小限に抑えつつ、がん組織を壊滅させることである。そのための方法として、がん組織そのものを切除してしまう外科手術に代表される部位的(物理学的)選択性を持つものと、がん細胞のみを壊滅させる薬剤を投与する化学療法に代表される質的(生物学的)選択性を持つものの2種類の治療法が考えられる。放射線治療は、放射線が細胞に対して持つ傷害作用を利用してがんを制御する局所療法であるが、その特徴はその両方の性質をあわせ持っている点にある。 放射線治療の最大の利点は、外科手術に匹敵する確実性を確保しつつ人体を傷つけることを最小限にとどめ、病巣近くの機能を温存できることにある。この意味で、機能臓器のがんや重要臓器近傍のがんの治療には欠かせない治療法である。一方、遠隔転移があるがんなど適用のないがんがあり、また皮膚、粘膜、造血組織に対する急性の障害や、組織の萎縮、脆弱化、潰瘍などの晩発性の障害、および放射線による2次発がんなどの副作用があることも認識しなければならない。 <更新年月> 2007年12月
<本文>
1.がん治療に求められる2つの「選択性」と放射線治療 がんは、白血病の場合を除き、とくにその初期においては体内のある部分に限局して存在する。したがって、その部分を切りとってしまえば治療の目的は達せられる。たとえば早期胃がんの場合、がんの存在する部分を外科手術で切除してしまえばよい。しかし、この治療法は、周囲に重要な臓器組織がなく、安全な切除が可能である場合に成立する(表1参照)。 放射線治療は、放射線が人体を透過する性質と細胞に致死的効果を与える性質とをもっており、そのエネルギーを体内の目的とする場所(がんの存在する場所)に集中させることができれば、大きな傷口を作るなどして体に負担をかけることがない分、外科手術に比べて治療を有利に行うことができる。すなわち、放射線治療は局所療法であり、がん治療において外科手術と同様に部位的(物理学的)選択性を持っているといえる。 一方、ペニシリンを投与して体内に侵入した細菌を正常細胞を傷めることなく殺してしまうことができるように、全身にがん細胞が存在する白血病を抗がん剤で治療することもできる。これは、同じ量(濃度)の薬剤が作用したときに、正常細胞に比べてがん細胞がより大きな障害をうけるという前提のもとでのみ成立する。放射線の細胞致死効果は原則として分裂増殖がさかんな細胞に対してより強く作用する性質があり、正常細胞に比べて無秩序にさかんに分裂増殖をくりかえしているがん細胞の方により大きな障害をあたえることができる。すなわち、放射線治療はがん治療における化学療法と同様に質的(生物学的)選択性をもっているといえる。 このように放射線治療はがん治療に求められる2つの選択性をあわせ持つ治療法であるが、部位的選択性といっても実際のがん組織は微視的にはかなり広い部分に広がっており、手術のように直接目で見、手でさわることをせずに放射線のエネルギーを集中させるべき特定の範囲を決定することは容易ではない。また、限られた部分に対する放射線照射でがん細胞のみにより大きな障害を与えることはできても、混在する正常細胞に対する障害をゼロにすることはできない。すなわち、放射線治療により副作用が出る可能性があること、さらには、全身に転移があるようながんでは放射線治療が適用にならない場合があることについても認識されなければならない。 現在一般に適用されている、あるいは研究開発段階にある放射線治療技術はいずれも対象とする疾患の部位や性質を考慮して、用いる放射線の種類や適用方法をうまく組み合わせて、最大の効果が得らけるように工夫されたものである。特に近年は、コンピュータ制御により照射部位を詳細に決定し、放射線のエネルギーをそこに精密に集中させる種々の技術が開発されている。 2.放射線治療の利点を示す例 放射線治療の最大の利点は、人体を傷つける程度が小さく、結果的に臓器の機能保存が可能である点にある。 喉頭がんの場合、外科手術によって喉頭を病巣とともに摘出してしまえば、多くの患者はがんによって命を落とすことはなくなる。しかし、喉頭の一部である声帯が摘出されてしまうため、その患者は本来の声を永久に失い、筆談と食道発声によるきわめて不便な生活を生涯強いられなければならない。一方、同じ喉頭がんを放射線で治療した場合は、発声機能はほぼ完全に保たれ、とくに早期がんの場合は90%以上の治癒が得られる。 また、脳幹部や脊髄、大血管など重要臓器の近傍に浸潤したがんの場合、外科手術はそれによる生命の危険から不可能なことが多いが、放射線治療はそれほど大きな危険を冒すことなく行うことができる。このような例の多くは放射線治療単独で十分な治癒を得ることは容易ではないが、放射線治療後に縮小した病巣に対して安全な範囲の外科手術を適用したり、化学療法などを併用したりすることにより成績の向上が見られている。 3.放射線治療の副作用 がんの治療に用いられる放射線のエネルギーが、正常組織に対して無視できない影響を与えると、放射線障害と呼ばれる副作用となって現われてくる。放射線の副作用には照射中あるいは照射後早期に出現する早期反応と、照射後数か月以上たって出現する晩期反応とがある。 早期反応として代表的なのは皮膚・粘膜の炎症と、骨髄への障害である。皮膚炎は過度の日焼けに似た状態となり、ひどくなるとびらんや潰瘍を形成する。粘膜炎は口腔内の場合は広範な口内炎のような状態となって痛みを伴い、治療を中断せざるを得なくなることも多い。消化管の粘膜に起こると下痢や腹痛などの症状を呈する。いずれも照射を終了ないし中断して1〜2週間のうちに多くは消失する。程度がひどくなると致死的となりうるが、現在の放射線治療で高度の早期反応が問題となることはまずない。骨髄は放射線感受性が非常に高く、低い線量で白血球減少などが見られるが、よほど広範囲の照射でない限り実際に問題となることは少ない。 晩期反応は、照射後数か月から十数年経過して出現するもので、その本態は微小血管障害であるといわれ、ほとんどすべての臓器・組織で問題となりうる。代表的なのは皮膚や皮下組織の萎縮・線維化や潰瘍、肺の線維化による呼吸障害、消化管の潰瘍や穿孔、中枢神経の麻痺などであり、すべてを含めると放射線治療後の長期生存例の数%で何らかの晩期反応が問題になっていると言われている。現在でもなお、極めて少数ながら致死的晩期障害の報告がある。また、治療に用いた放射線が将来2次がんを誘発する可能性も指摘されている。ただし、それらのリスクは治療のメリットに比し十分小さい。 4.がん治療における放射線治療 がん治療を放射線治療のみで行うこともあるが、他の治療法と併用して治療効果の向上を図ることも多い。大きな腫瘍病巣にあらかじめ放射線照射を行い、病巣を縮小させた上で安全・確実な外科手術を可能とする術前照射、手術で腫瘍を切除したあとで残存しているかもしれない微少な腫瘍病巣を放射線照射で根絶させることを目的とした術後照射など、外科手術をメインとした放射線治療の併用は古くから行われている。また、放射線の腫瘍に対する効果を高める、あるいは正常組織への障害を減らすことを目的とした薬剤の併用も多く試みられている。 一般に放射線治療は、化学療法・免疫療法などよりも効果が確実で、外科手術よりも体に与える影響が少ない治療法として位置づけられており、多くの治療法をうまく組み合わせて治療効果を向上させようという「集学的治療」の重要な一端を担うものとして期待されている。 (前回更新:2001年1月) <図/表> 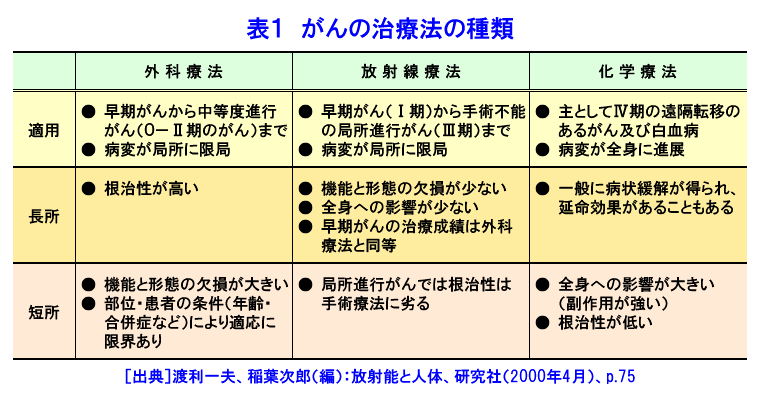
<関連タイトル> 放射線によるがんの治療(手法と対象) (08-02-02-02) パイ中間子によるがん治療 (08-02-02-07) 放射線の急性影響 (09-02-03-01) 放射線の晩発性影響 (09-02-03-02) <参考文献> (1)新版看護学全書:放射線看護技術、メディカルフレンド社(1989) (2)放射線医学大系:放射線治療学総論、中山書店(1983) (3)E.J.Hall,Radiobiology for the Radiologist,Third Ed. Lippincott,(1988) (4)田中敬正、平 真寛、赤木清、笹井啓資:癌の放射線治療、金芳堂(1998年) (5)中川恵一、青木幸昌:改訂版「放射線治療ガイドブック」、医療科学社(1999年) (6)渡利一夫、稲葉次郎(編):放射能と人体、研究社(2000年4月) (7)有水昇(監):標準放射線医学 第5版、医学書院(1999年) (8)京都大学医学部付属病院放射線治療科:放射線治療とは、http://www.kuhp.kyoto-u.ac.jp/?rad_onc/Public/booklet/booklet_page1.htm (9)大阪大学大学院集学放射治療学:放射線治療とは (10)札幌医科大学医学部 放射線医学講座札幌医科大学大学院放射線治療診断科: 放射線治療計画ガイドライン・2004
|

